ფილტვის ტრანსპლანტაცია ფილტვების შორსწასული დაავადების მკურნალობის მიღებულ მეთოდს წარმოადგენს. ბოლო რამდენიმე ათწლეულის განმავლობაში, ფილტვების ტრანსპლანტაციამ მნიშვნელოვანი პროგრესი განიცადა ტრანსპლანტაციის მიმღებთა სკრინინგისა და შეფასების, დონორის ფილტვების შერჩევის, შენახვისა და განაწილების, ქირურგიული ტექნიკის, ოპერაციის შემდგომი მართვის, გართულებების მართვისა და იმუნოსუპრესიის კუთხით.
60 წელზე მეტი ხნის განმავლობაში, ფილტვის ტრანსპლანტაცია ექსპერიმენტული მკურნალობის მეთოდიდან სიცოცხლისთვის საშიში ფილტვის დაავადების მიღებულ სტანდარტულ მკურნალობამდე განვითარდა. ისეთი გავრცელებული პრობლემების მიუხედავად, როგორიცაა პირველადი ტრანსპლანტატის დისფუნქცია, ქრონიკული ტრანსპლანტაციის ფილტვის დისფუნქცია (CLAD), ოპორტუნისტული ინფექციების გაზრდილი რისკი, კიბო და იმუნოსუპრესიასთან დაკავშირებული ქრონიკული ჯანმრთელობის პრობლემები, არსებობს იმედი, რომ სწორი რეციპიენტის შერჩევით გაუმჯობესდება პაციენტის გადარჩენისა და ცხოვრების ხარისხი. მიუხედავად იმისა, რომ ფილტვის ტრანსპლანტაცია მთელ მსოფლიოში სულ უფრო გავრცელებული ხდება, ოპერაციების რაოდენობა მაინც ვერ ასწრებს მზარდ მოთხოვნას. ეს მიმოხილვა ფოკუსირებულია ფილტვის ტრანსპლანტაციის ამჟამინდელ სტატუსსა და ბოლოდროინდელ მიღწევებზე, ასევე ამ რთული, მაგრამ პოტენციურად სიცოცხლის შემცვლელი თერაპიის ეფექტური განხორციელების სამომავლო შესაძლებლობებზე.
პოტენციური მიმღებების შეფასება და შერჩევა
ვინაიდან შესაფერისი დონორის ფილტვები შედარებით მწირია, ტრანსპლანტაციის ცენტრები ეთიკურად ვალდებულნი არიან, დონორის ორგანოები გადასცენ პოტენციურ რეციპიენტებს, რომლებიც ტრანსპლანტაციიდან ყველაზე მეტად მიიღებენ წმინდა სარგებელს. ასეთი პოტენციური რეციპიენტების ტრადიციული განმარტებაა, რომ მათ აქვთ ფილტვის დაავადებით სიკვდილის სავარაუდო 50%-ზე მეტი რისკი 2 წლის განმავლობაში და გადანერგვიდან 5 წლის განმავლობაში გადარჩენის 80%-ზე მეტი შანსი, იმ პირობით, რომ გადანერგილი ფილტვები სრულად ფუნქციონირებს. ფილტვის ტრანსპლანტაციის ყველაზე გავრცელებული ჩვენებებია ფილტვის ფიბროზი, ფილტვების ქრონიკული ობსტრუქციული დაავადება, ფილტვის სისხლძარღვთა დაავადება და კისტოზური ფიბროზი. პაციენტები იგზავნებიან ფილტვების დაქვეითებული ფუნქციის, ფიზიკური ფუნქციის დაქვეითების და დაავადების პროგრესირების საფუძველზე, მედიკამენტებისა და ქირურგიული თერაპიის მაქსიმალური გამოყენების მიუხედავად; ასევე გათვალისწინებულია დაავადების სპეციფიკური სხვა კრიტერიუმები. პროგნოზული გამოწვევები მხარს უჭერს ადრეული რეფერალის სტრატეგიებს, რომლებიც საშუალებას იძლევა უკეთესი რისკისა და სარგებლის კონსულტირებისთვის, რათა გაუმჯობესდეს ინფორმირებული ერთობლივი გადაწყვეტილების მიღება და ტრანსპლანტაციის წარმატებული შედეგების პოტენციური ბარიერების შეცვლის შესაძლებლობა. მულტიდისციპლინური გუნდი შეაფასებს ფილტვის ტრანსპლანტაციის საჭიროებას და პაციენტის იმუნოსუპრესანტების გამოყენებით გამოწვეული ტრანსპლანტაციის შემდგომი გართულებების რისკს, როგორიცაა პოტენციურად სიცოცხლისთვის საშიში ინფექციების რისკი. კრიტიკულად მნიშვნელოვანია ფილტვგარე ორგანოების დისფუნქციის, ფიზიკური მომზადების, ფსიქიკური ჯანმრთელობის, სისტემური იმუნიტეტისა და კიბოს სკრინინგი. კრიტიკულად მნიშვნელოვანია კორონარული და ცერებრალური არტერიების, თირკმლის ფუნქციის, ძვლების ჯანმრთელობის, საყლაპავის ფუნქციის, ფსიქოსოციალური შესაძლებლობებისა და სოციალური მხარდაჭერის სპეციფიკური შეფასებები, ამასთან, ყურადღება უნდა მიექცეს გამჭვირვალობის შენარჩუნებას, რათა თავიდან იქნას აცილებული უთანასწორობა ტრანსპლანტაციისთვის ვარგისიანობის განსაზღვრისას.
მრავალი რისკ-ფაქტორი უფრო მავნებელია, ვიდრე ერთი რისკ-ფაქტორი. ტრანსპლანტაციის ტრადიციულ ბარიერებს შორისაა ხანდაზმული ასაკი, სიმსუქნე, კიბოს ისტორია, კრიტიკული დაავადება და თანმხლები სისტემური დაავადება, თუმცა ეს ფაქტორები ბოლო დროს კითხვის ნიშნის ქვეშ დადგა. რეციპიენტების ასაკი სტაბილურად იზრდება და 2021 წლისთვის შეერთებულ შტატებში რეციპიენტების 34% 65 წელზე მეტი იქნება, რაც მიუთითებს ბიოლოგიურ ასაკზე ქრონოლოგიურ ასაკთან შედარებით ხაზგასმაზე. ახლა, ექვსწუთიანი ფეხით გასავლელი მანძილის გარდა, ხშირად ხდება სისუსტის უფრო ფორმალური შეფასება, რომელიც ფოკუსირებულია ფიზიკურ რეზერვებსა და სტრესორებზე მოსალოდნელ რეაქციებზე. სისუსტე დაკავშირებულია ფილტვის ტრანსპლანტაციის შემდეგ ცუდ შედეგებთან, ხოლო სისუსტე, როგორც წესი, დაკავშირებულია სხეულის შემადგენლობასთან. სიმსუქნისა და სხეულის შემადგენლობის გამოთვლის მეთოდები აგრძელებს განვითარებას, ნაკლებად ფოკუსირდება სხეულის მასის ინდექსზე და უფრო მეტად ცხიმის შემცველობასა და კუნთოვან მასაზე. მუშავდება ინსტრუმენტები, რომლებიც გვპირდებიან რყევის, ოლიგომიოზისა და მდგრადობის რაოდენობრივ განსაზღვრას, რათა უკეთ იწინასწარმეტყველონ ფილტვის ტრანსპლანტაციის შემდეგ გამოჯანმრთელების უნარი. პრეოპერაციული ფილტვის რეაბილიტაციით შესაძლებელია სხეულის შემადგენლობისა და დასუსტების მოდიფიცირება, რითაც გაუმჯობესდება შედეგები.
მწვავე კრიტიკული დაავადების შემთხვევაში, დასუსტების ხარისხისა და გამოჯანმრთელების უნარის დადგენა განსაკუთრებით რთულია. მექანიკურ ვენტილაციაზე მყოფ პაციენტებში ტრანსპლანტაცია ადრე იშვიათი იყო, მაგრამ ახლა უფრო ხშირი ხდება. გარდა ამისა, ბოლო წლებში გაიზარდა ექსტრაკორპორალური სიცოცხლის შენარჩუნების, როგორც ტრანსპლანტაციამდელი გარდამავალი მკურნალობის გამოყენება. ტექნოლოგიებისა და სისხლძარღვთა წვდომის განვითარებამ შესაძლებელი გახადა, რომ ექსტრაკორპორალური სიცოცხლის შენარჩუნების საჭიროების მქონე, ყურადღებით შერჩეულმა გონზე მყოფმა პაციენტებმა მონაწილეობა მიიღონ ინფორმირებული თანხმობის პროცედურებსა და ფიზიკურ რეაბილიტაციაში და ტრანსპლანტაციის შემდეგ მიაღწიონ შედეგებს, რომლებიც იმ პაციენტებმა მიიღეს, რომლებსაც ტრანსპლანტაციამდე ექსტრაკორპორალური სიცოცხლის შენარჩუნების სერვისი არ სჭირდებოდათ.
თანმხლები სისტემური დაავადება ადრე აბსოლუტურ უკუჩვენებად ითვლებოდა, თუმცა ამჟამად მისი გავლენა ტრანსპლანტაციის შემდგომ შედეგებზე კონკრეტულად უნდა შეფასდეს. იმის გათვალისწინებით, რომ ტრანსპლანტაციასთან დაკავშირებული იმუნოსუპრესია ზრდის კიბოს რეციდივის ალბათობას, არსებული ავთვისებიანი სიმსივნეების შესახებ ადრე შემუშავებული გაიდლაინები ხაზს უსვამდა იმ მოთხოვნას, რომ პაციენტები ტრანსპლანტაციის მომლოდინე სიაში მოხვედრამდე ხუთი წლის განმავლობაში არ უნდა იყვნენ კიბოთი დაავადებულები. თუმცა, რადგან კიბოს თერაპია უფრო ეფექტური ხდება, ამჟამად რეკომენდებულია კიბოს რეციდივის ალბათობის შეფასება პაციენტის სპეციფიკური საფუძველზე. სისტემური აუტოიმუნური დაავადება ტრადიციულად უკუჩვენებად ითვლებოდა, რაც პრობლემურია, რადგან ფილტვების შორსწასული დაავადება, როგორც წესი, ზღუდავს ასეთი პაციენტების სიცოცხლის ხანგრძლივობას. ახალი გაიდლაინები რეკომენდაციას უწევს, რომ ფილტვის ტრანსპლანტაციას წინ უძღოდეს დაავადების უფრო მიზანმიმართული შეფასება და მკურნალობა, რათა შემცირდეს დაავადების გამოვლინებები, რომლებმაც შეიძლება უარყოფითად იმოქმედოს შედეგებზე, როგორიცაა სკლეროდერმიასთან დაკავშირებული საყლაპავის პრობლემები.
სპეციფიკური HLA ქვეკლასების საწინააღმდეგო ანტისხეულების ცირკულირებამ შესაძლოა ზოგიერთ პოტენციურ რეციპიენტს ალერგია გაუჩინოს კონკრეტული დონორის ორგანოების მიმართ, რაც იწვევს ლოდინის დროის გახანგრძლივებას, ტრანსპლანტაციის ალბათობის შემცირებას, ორგანოს მწვავე უარყოფას და CLAD-ის განვითარების რისკის ზრდას. თუმცა, კანდიდატი რეციპიენტის ანტისხეულებსა და დონორის ტიპებს შორის ზოგიერთ ტრანსპლანტაციას მსგავსი შედეგები მოჰყვება პრეოპერაციული დესენსიბილიზაციის რეჟიმებით, მათ შორის პლაზმის გაცვლით, ინტრავენური იმუნოგლობულინით და B უჯრედების საწინააღმდეგო თერაპიის გამოყენებით.
დონორის ფილტვის შერჩევა და გამოყენება
ორგანოების დონაცია ალტრუისტული აქტია. დონორის თანხმობის მიღება და მისი ავტონომიის პატივისცემა ყველაზე მნიშვნელოვანი ეთიკური ფაქტორებია. დონორის ფილტვები შეიძლება დაზიანდეს გულმკერდის ტრავმით, გულ-ფილტვის რეანიმაციით, ასპირაციით, ემბოლიით, ხელოვნური სუნთქვის აპარატთან დაკავშირებული დაზიანებით ან ინფექციით, ან ნეიროგენული დაზიანებით, ამიტომ დონორის ფილტვების უმეტესობა ტრანსპლანტაციისთვის არ არის შესაფერისი. ISHLT (გულისა და ფილტვების ტრანსპლანტაციის საერთაშორისო საზოგადოება)
ფილტვის ტრანსპლანტაცია განსაზღვრავს დონორის ზოგადად მიღებულ კრიტერიუმებს, რომლებიც ტრანსპლანტაციის ცენტრის მიხედვით განსხვავდება. სინამდვილეში, ძალიან ცოტა დონორი აკმაყოფილებს ფილტვის დონაციის „იდეალურ“ კრიტერიუმებს (სურათი 2). დონორის ფილტვების გაზრდილი გამოყენება მიღწეულია დონორის კრიტერიუმების შერბილების (ანუ დონორები, რომლებიც არ აკმაყოფილებენ ტრადიციულ იდეალურ სტანდარტებს), ფრთხილად შეფასების, დონორის აქტიური მოვლისა და in vitro შეფასების გზით (სურათი 2). დონორის აქტიური მოწევის ისტორია რეციპიენტში პირველადი ტრანსპლანტატის დისფუნქციის რისკ-ფაქტორია, მაგრამ ასეთი ორგანოების გამოყენებით გამოწვეული სიკვდილის რისკი შეზღუდულია და უნდა შეფასდეს არასამწეველი ადამიანისგან დონორის ფილტვის ხანგრძლივი ლოდინის შედეგად გამოწვეული სიკვდილიანობის შედეგებთან შედარებით. მკაცრად შერჩეული ხანდაზმული (70 წელზე უფროსი ასაკის) დონორების ფილტვების გამოყენება, რომლებიც სხვა რისკ-ფაქტორები არ გააჩნიათ, შეიძლება მსგავს რეციპიენტის გადარჩენისა და ფილტვის ფუნქციის შედეგებს მიაღწიოს, როგორც ახალგაზრდა დონორების შემთხვევაში.
მრავალი ორგანოს დონორის სათანადო მოვლა და შესაძლო ფილტვის დონაციის განხილვა აუცილებელია იმის უზრუნველსაყოფად, რომ დონორის ფილტვებს ტრანსპლანტაციისთვის ვარგისიანობის მაღალი ალბათობა ჰქონდეთ. მიუხედავად იმისა, რომ ამჟამად არსებული ფილტვებიდან მხოლოდ რამდენიმე აკმაყოფილებს იდეალური დონორის ფილტვის ტრადიციულ განმარტებას, ამ ტრადიციული კრიტერიუმების მიღმა კრიტერიუმების შემსუბუქებამ შეიძლება გამოიწვიოს ორგანოების წარმატებული გამოყენება შედეგების კომპრომისის გარეშე. ფილტვების შენარჩუნების სტანდარტიზებული მეთოდები ხელს უწყობს ორგანოს მთლიანობის დაცვას რეციპიენტში მისი იმპლანტაციამდე. ორგანოების გადატანა ტრანსპლანტაციის დაწესებულებებში შესაძლებელია სხვადასხვა პირობებში, როგორიცაა კრიოსტატიკური კონსერვაცია ან მექანიკური პერფუზია ჰიპოთერმიის ან ნორმალური სხეულის ტემპერატურის დროს. ფილტვები, რომლებიც არ ითვლება დაუყოვნებლივი ტრანსპლანტაციისთვის ვარგისად, შეიძლება შეფასდეს უფრო ობიექტურად და დამუშავდეს ინ ვიტრო ფილტვის პერფუზიით (EVLP) ან შენარჩუნდეს უფრო ხანგრძლივი პერიოდის განმავლობაში ტრანსპლანტაციის ორგანიზაციული ბარიერების დასაძლევად. ფილტვის ტრანსპლანტაციის ტიპი, პროცედურა და ინტრაოპერაციული მხარდაჭერა დამოკიდებულია პაციენტის საჭიროებებზე, ქირურგის გამოცდილებასა და პრეფერენციებზე. ფილტვის ტრანსპლანტაციის პოტენციური რეციპიენტებისთვის, რომელთა დაავადება მკვეთრად უარესდება ტრანსპლანტაციის მოლოდინში, ექსტრაკორპორალური სიცოცხლის მხარდაჭერა შეიძლება განიხილებოდეს ტრანსპლანტაციამდე გარდამავალ მკურნალობად. ადრეული პოსტოპერაციული გართულებები შეიძლება მოიცავდეს სისხლდენას, სასუნთქი გზების ობსტრუქციას ან სისხლძარღვთა ანასტომოზს და ჭრილობის ინფექციას. გულმკერდის დიაფრაგმის ან საშოს ნერვის დაზიანებამ შეიძლება გამოიწვიოს სხვა გართულებები, რაც გავლენას ახდენს შესაბამისად დიაფრაგმის ფუნქციასა და კუჭის დაცლაზე. დონორის ფილტვს შეიძლება ჰქონდეს ადრეული მწვავე ფილტვის დაზიანება იმპლანტაციისა და რეპერფუზიის შემდეგ, ანუ პირველადი ტრანსპლანტატის დისფუნქცია. მნიშვნელოვანია პირველადი ტრანსპლანტატის დისფუნქციის სიმძიმის კლასიფიკაცია და მკურნალობა, რაც ასოცირდება ადრეული სიკვდილის მაღალ რისკთან. რადგან დონორის ფილტვის პოტენციური დაზიანება ხდება ტვინის საწყისი დაზიანებიდან რამდენიმე საათში, ფილტვების მართვა უნდა მოიცავდეს სათანადო ვენტილაციის პარამეტრებს, ალვეოლების რეექსპანსიას, ბრონქოსკოპიას და ასპირაციას და ლავაჟს (კულტურების ნიმუშების აღებისთვის), პაციენტის სითხის მართვას და გულმკერდის პოზიციის კორექტირებას. ABO ნიშნავს A, B, AB და O სისხლის ჯგუფს, CVP ნიშნავს ცენტრალურ ვენურ წნევას, DCD ნიშნავს ფილტვის დონორს გულის სიკვდილიდან, ECMO ნიშნავს ექსტრაკორპორალურ მემბრანულ ოქსიგენაციას, EVLW ნიშნავს ექსტრავასკულარულ ფილტვის წყალს, PaO2/FiO2 ნიშნავს არტერიული ჟანგბადის ნაწილობრივი წნევის თანაფარდობას ჩასუნთქული ჟანგბადის კონცენტრაციასთან, ხოლო PEEP ნიშნავს დადებით წნევას ამოსუნთქვის ბოლოს. PiCCO წარმოადგენს პულსის ინდექსის ტალღის ფორმის გულის გამოტყორცნას.
ზოგიერთ ქვეყანაში, კონტროლირებადი დონორის ფილტვების (DCD) გამოყენება გულის სიკვდილის მქონე პაციენტებში 30-40%-მდე გაიზარდა და მიღწეულია მწვავე ორგანოების უარყოფის, CLAD-ის და გადარჩენის მსგავსი მაჩვენებლები. ტრადიციულად, ინფექციური ვირუსით ინფიცირებული დონორების ორგანოების არაინფიცირებული რეციპიენტებისთვის გადანერგვისთვის თავიდან უნდა იქნას აცილებული; თუმცა, ბოლო წლებში, ანტივირუსულმა პრეპარატებმა, რომლებიც პირდაპირ მოქმედებენ C ჰეპატიტის ვირუსის (HCV) წინააღმდეგ, შესაძლებელი გახადა HCV-დადებითი დონორის ფილტვების უსაფრთხოდ გადანერგვა HCV-უარყოფით რეციპიენტებში. ანალოგიურად, ადამიანის იმუნოდეფიციტის ვირუსით (აივ) დადებითი დონორის ფილტვების გადანერგვა შესაძლებელია აივ-დადებით რეციპიენტებში, ხოლო B ჰეპატიტის ვირუსით (HBV) დადებითი დონორის ფილტვების გადანერგვა შესაძლებელია HBV-ს საწინააღმდეგო ვაქცინირებულ და იმ რეციპიენტებში, რომლებსაც აქვთ იმუნიტეტი. არსებობს ცნობები აქტიური ან ადრე SARS-CoV-2 ინფიცირებული დონორებისგან ფილტვების გადანერგვის შესახებ. ტრანსპლანტაციისთვის დონორის ფილტვების ინფექციური ვირუსებით ინფიცირების უსაფრთხოების დასადგენად მეტი მტკიცებულება გვჭირდება.
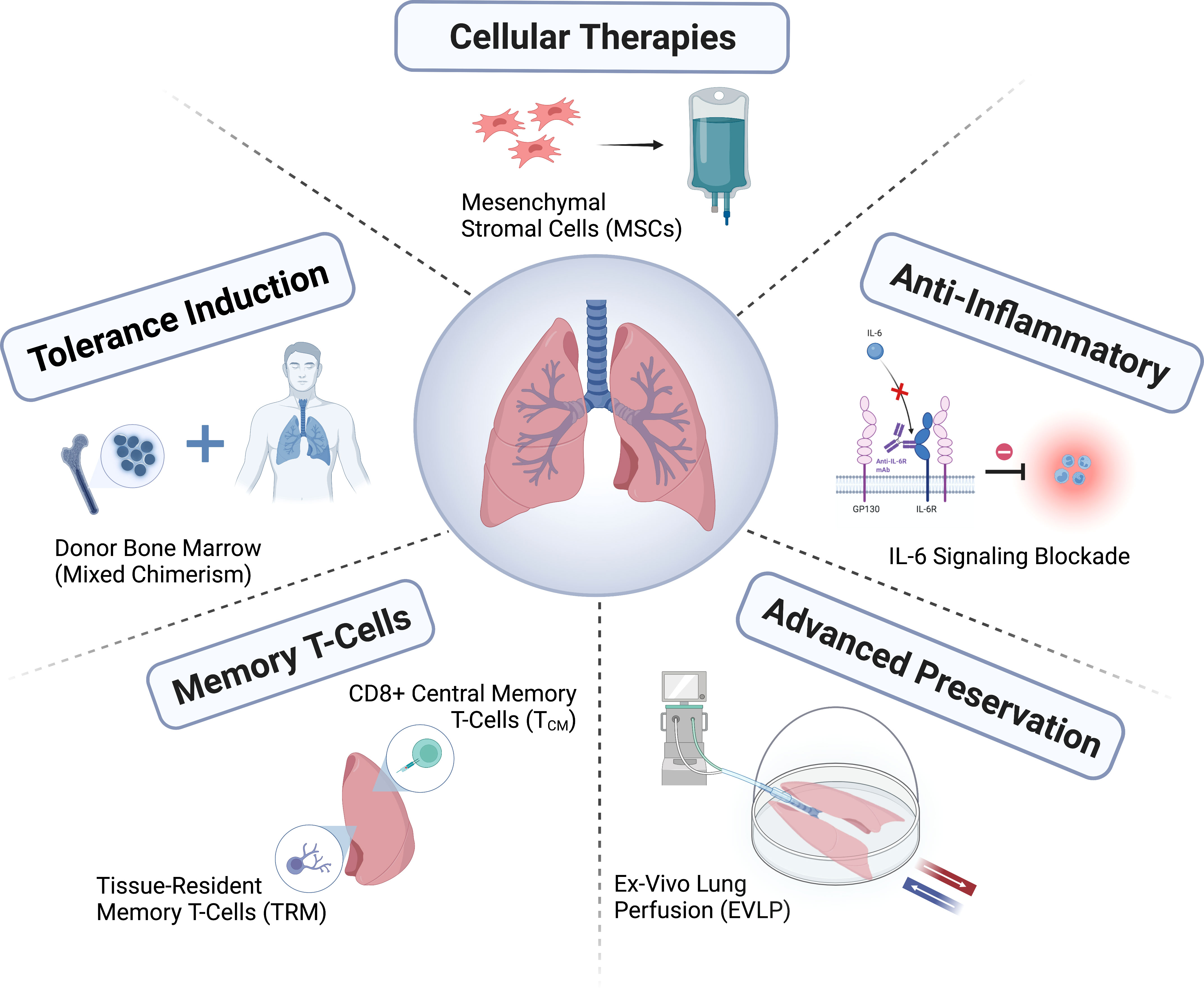
მრავალი ორგანოს მოპოვების სირთულის გამო, დონორის ფილტვების ხარისხის შეფასება რთულია. შეფასებისთვის in vitro ფილტვის პერფუზიის სისტემის გამოყენება საშუალებას იძლევა უფრო დეტალურად შეფასდეს დონორის ფილტვის ფუნქცია და მისი აღდგენა გამოყენებამდე (სურათი 2). რადგან დონორის ფილტვი დაზიანების მიმართ მაღალი მგრძნობელობისაა, in vitro ფილტვის პერფუზიის სისტემა უზრუნველყოფს პლატფორმას დაზიანებული დონორის ფილტვის აღსადგენად სპეციფიკური ბიოლოგიური თერაპიების დანიშვნისთვის (სურათი 2). ორმა რანდომიზებულმა კვლევამ აჩვენა, რომ დონორის ფილტვების ნორმალური სხეულის ტემპერატურის in vitro ფილტვის პერფუზია, რომელიც აკმაყოფილებს ჩვეულებრივ კრიტერიუმებს, უსაფრთხოა და რომ ტრანსპლანტაციის ჯგუფს შეუძლია ამ გზით გაახანგრძლივოს შენახვის დრო. დონორის ფილტვების შენარჩუნება მაღალ ჰიპოთერმიაზე (6-დან 10°C-მდე) ყინულზე 0-დან 4°C-მდე ტემპერატურის ნაცვლად, აუმჯობესებს მიტოქონდრიულ ჯანმრთელობას, ამცირებს დაზიანებას და აუმჯობესებს ფილტვების ფუნქციას. ნახევრად შერჩევითი დღის ტრანსპლანტაციებისთვის, ღამით უფრო ხანგრძლივი შენახვა, როგორც ცნობილია, ტრანსპლანტაციის შემდგომი კარგი შედეგების მისაღწევად. ამჟამად მიმდინარეობს ფართომასშტაბიანი არა-დაბალი უსაფრთხოების კვლევა, რომელიც ადარებს 10°C-ზე შენახვას სტანდარტულ კრიოკონსერვაციასთან (რეგისტრაციის ნომერი NCT05898776 ClinicalTrials.gov-ზე). ადამიანები სულ უფრო ხშირად უჭერენ მხარს ორგანოების დროულ აღდგენას მრავალორგანოიანი დონორების მოვლის ცენტრების მეშვეობით და ორგანოების ფუნქციის გაუმჯობესებას ორგანოების შეკეთების ცენტრების მეშვეობით, რათა ტრანსპლანტაციისთვის უკეთესი ხარისხის ორგანოები იქნას გამოყენებული. ამ ცვლილებების გავლენა ტრანსპლანტაციის ეკოსისტემაზე ჯერ კიდევ შეფასებულია.
კონტროლირებადი DCD ორგანოების შესანარჩუნებლად, მუცლის ღრუს ორგანოების ფუნქციის შესაფასებლად და გულმკერდის ორგანოების, მათ შორის ფილტვების, პირდაპირი შეძენისა და შენარჩუნების მხარდასაჭერად შეიძლება გამოყენებულ იქნას ნორმალური სხეულის ტემპერატურის ადგილობრივი პერფუზია in situ, ექსტრაკორპორალური მემბრანული ოქსიგენაციის (ECMO) გზით. გულმკერდისა და მუცლის ღრუს ნორმალური სხეულის ტემპერატურის ადგილობრივი პერფუზიის შემდეგ ფილტვების გადანერგვის გამოცდილება შეზღუდულია და შედეგებიც არაერთგვაროვანია. არსებობს შეშფოთება, რომ ამ პროცედურამ შეიძლება გამოიწვიოს გარდაცვლილი დონორების დაზიანება და დაარღვიოს ორგანოების აღების ძირითადი ეთიკური პრინციპები; ამიტომ, ნორმალური სხეულის ტემპერატურაზე ადგილობრივი პერფუზია ჯერ კიდევ არ არის დაშვებული ბევრ ქვეყანაში.
კიბო
ფილტვის ტრანსპლანტაციის შემდეგ პოპულაციაში კიბოს შემთხვევები უფრო მაღალია, ვიდრე ზოგად პოპულაციაში და პროგნოზი, როგორც წესი, არასახარბიელოა, რაც სიკვდილიანობის 17%-ს შეადგენს. ფილტვის კიბო და ტრანსპლანტაციის შემდგომი ლიმფოპროლიფერაციული დაავადება (PTLD) კიბოსთან დაკავშირებული სიკვდილიანობის ყველაზე გავრცელებული მიზეზებია. ხანგრძლივი იმუნოსუპრესია, წინა მოწევის შედეგები ან ფილტვის დაავადების რისკი - ეს ყველაფერი იწვევს ფილტვის კიბოს განვითარების რისკს ერთი ფილტვის რეციპიენტის საკუთარ ფილტვში, მაგრამ იშვიათ შემთხვევებში, დონორის მიერ გადაცემული სუბკლინიკური ფილტვის კიბო შეიძლება ასევე განვითარდეს გადანერგილ ფილტვებში. არამელანომური კანის კიბო ტრანსპლანტაციის რეციპიენტებში ყველაზე გავრცელებული კიბოა, ამიტომ აუცილებელია კანის კიბოს რეგულარული მონიტორინგი. ეპშტეინ-ბარის ვირუსით გამოწვეული B-უჯრედოვანი PTLD დაავადებისა და სიკვდილის მნიშვნელოვანი მიზეზია. მიუხედავად იმისა, რომ PTLD შეიძლება გაქრეს მინიმალური იმუნოსუპრესიით, ჩვეულებრივ, საჭიროა B-უჯრედოვანი მიზნობრივი თერაპია რიტუქსიმაბით, სისტემური ქიმიოთერაპია ან ორივე ერთად.
გადარჩენა და გრძელვადიანი შედეგები
ფილტვის ტრანსპლანტაციის შემდეგ გადარჩენადობა სხვა ორგანოების ტრანსპლანტაციასთან შედარებით შეზღუდული რჩება, საშუალოდ 6.7 წელი, და სამი ათწლეულის განმავლობაში პაციენტების გრძელვადიან შედეგებში მცირე პროგრესია მიღწეული. თუმცა, ბევრ პაციენტს მნიშვნელოვანი გაუმჯობესება აღენიშნებოდა ცხოვრების ხარისხში, ფიზიკურ მდგომარეობასა და პაციენტების მიერ მოხსენებულ სხვა შედეგებში; ფილტვის ტრანსპლანტაციის თერაპიული ეფექტების უფრო ყოვლისმომცველი შეფასების ჩასატარებლად, აუცილებელია მეტი ყურადღება მიექცეს ამ პაციენტების მიერ მოხსენებულ შედეგებს. მნიშვნელოვანი დაუკმაყოფილებელი კლინიკური საჭიროებაა რეციპიენტის გარდაცვალების საკითხის მოგვარება ტრანსპლანტატის დაგვიანებული უკმარისობის ან გახანგრძლივებული იმუნოსუპრესიის ფატალური გართულებებით. ფილტვის ტრანსპლანტაციის რეციპიენტებისთვის უნდა განხორციელდეს აქტიური გრძელვადიანი მოვლა, რაც მოითხოვს გუნდურ მუშაობას რეციპიენტის საერთო ჯანმრთელობის დასაცავად, ერთი მხრივ, ტრანსპლანტატის ფუნქციის მონიტორინგითა და შენარჩუნებით, მეორე მხრივ, იმუნოსუპრესიის უარყოფითი ეფექტების მინიმიზაციით და რეციპიენტის ფიზიკური და ფსიქიკური ჯანმრთელობის მხარდაჭერით (სურათი 1).
მომავლის მიმართულება
ფილტვების გადანერგვა მკურნალობის ისეთი მეთოდია, რომელმაც მოკლე დროში დიდი გზა გაიარა, თუმცა ჯერ კიდევ ვერ მიაღწია სრულ პოტენციალს. დონორის შესაფერისი ფილტვების დეფიციტი კვლავ მნიშვნელოვან გამოწვევად რჩება და დონორების შეფასებისა და მოვლის, დონორის ფილტვების მკურნალობისა და აღდგენის, ასევე დონორის შენარჩუნების გაუმჯობესების ახალი მეთოდები კვლავ შემუშავების პროცესშია. აუცილებელია ორგანოების განაწილების პოლიტიკის გაუმჯობესება დონორებსა და რეციპიენტებს შორის შესაბამისობის გაუმჯობესებით, რათა კიდევ უფრო გაიზარდოს წმინდა სარგებელი. იზრდება ინტერესი ტრანსპლანტაციის უარყოფის ან ინფექციის მოლეკულური დიაგნოსტიკის, განსაკუთრებით დონორისგან მიღებული თავისუფალი დნმ-ის გამოყენებით, ან იმუნოსუპრესიის მინიმიზაციის ხელმძღვანელობის მიმართ; თუმცა, ამ დიაგნოსტიკის სარგებლიანობა, როგორც ტრანსპლანტაციის კლინიკური მონიტორინგის მიმდინარე მეთოდების დამატება, ჯერ კიდევ გასარკვევია.
ფილტვის ტრანსპლანტაციის სფერო განვითარდა კონსორციუმის (მაგ., ClinicalTrials.gov-ის რეგისტრაციის ნომერი NCT04787822; https://lungtransplantconsortium.org) ფორმირების გზით, რომელიც ხელს შეუწყობს პირველადი ტრანსპლანტატის დისფუნქციის პრევენციასა და მკურნალობას, CLAD-ის პროგნოზირებას, ადრეულ დიაგნოზსა და შიდა წერტილებს (ენდოტიპირება), სინდრომის დახვეწას. უფრო სწრაფი პროგრესი იქნა მიღწეული პირველადი ტრანსპლანტატის დისფუნქციის, ანტისხეულებით განპირობებული უარყოფის, ALAD-ის და CLAD მექანიზმების შესწავლაში. გვერდითი მოვლენების მინიმიზაცია და ALAD-ის და CLAD-ის რისკის შემცირება პერსონალიზებული იმუნოსუპრესიული თერაპიის გზით, ასევე პაციენტზე ორიენტირებული შედეგების განსაზღვრა და მათი შედეგების გაზომვებში ჩართვა, ფილტვის ტრანსპლანტაციის გრძელვადიანი წარმატების გაუმჯობესების გასაღები იქნება.
გამოქვეყნების დრო: 2024 წლის 23 ნოემბერი